 Среди кожных заболеваний, пиодермия занимает одно из первых мест по «популярности». Неначатое вовремя лечение приводит к возникновению хронической формы заболевания и как следствие — к потере трудоспособности. Подробности об этом заболевании вы узнаете из данной статьи.
Среди кожных заболеваний, пиодермия занимает одно из первых мест по «популярности». Неначатое вовремя лечение приводит к возникновению хронической формы заболевания и как следствие — к потере трудоспособности. Подробности об этом заболевании вы узнаете из данной статьи.
Что же такое пиодермия?
Пиодермия ( pyon - гной и derma - кожа) — это инфекционное поражение кожи, вызванное гноеродными кокками.
Причины пиодермии
 Стафилококки, «живущие» на кожных покровах каждого человека, при определённых условиях активизируются, что и вызывает пиодермию. Иногда стафилококки «работают» совместно с аэробными дифтероидами , синегнойной палочкой, энтерококками другими вирусными микроорганизмами.
Стафилококки, «живущие» на кожных покровах каждого человека, при определённых условиях активизируются, что и вызывает пиодермию. Иногда стафилококки «работают» совместно с аэробными дифтероидами , синегнойной палочкой, энтерококками другими вирусными микроорганизмами.
Снижение иммунитета, загрязнение кожи, общее переутомление и другие вирусные заболевания — благоприятная среда для развития всех вышеперечисленных бактерий. Под их воздействием на коже человека появляются небольшие гнойные образования — в основном поражаются потовые железы, меньше — волосяные фолликулы и сальные железы. Развитию заболевания в немалой степени способствует сахарный диабет, так как повышенный уровень сахара в крови создаёт благоприятную среду для размножения и развития возбудителей болезни.
Первичная пиодермия может появиться вследствие микротравмы кожных покровов, вторичная — если человек уже страдает каким-либо дерматозом. Инфекция может проникнуть в кожу при сильном зуде и расчёсывании. Особенно подвержены пиодермии люди, отличающиеся повышенным потоотделением.
Отличным условием для размножения стафилококковых микроорганизмов является загрязнение волосяных фолликул либо химическое воздействие на них.
Факторы, провоцирующие развитие пиодермии
Также причинами возникновения пиодермии могут стать следующие факторы:
- Переохлаждение. Происходит нарушение кровообращения, кожа становится сухой и шелушится. Поверхностный слой кожного покрова становится уязвимым, хорошо поддаётся инфицированию и травмам.
- Перегревание. Организм теряет большое количество воды и минеральных солей, что приводит к осложнённым заболеваниям сосудистой системы и почек.
- стресс;
- повышенная влажность воздуха;
- несоблюдение правил личной гигиены;
- снижение иммунитета;
- болезни системы пищеварения;
- нарушение кроветворных функций;
- избыточная масса тела;
- изменения гормонального фона.
Ожирение, различные заболевания жизненно важных внутренних органов приводят к развитию фурункулов с гнойным стержнем. В некоторых случаях наблюдается развитие карбункулов, имеющих 2-3 стержня.
Симптомы пиодермии
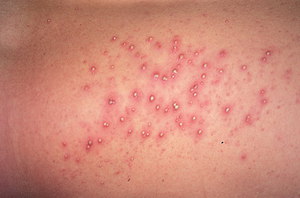
Сначала на коже появляется ярко-красное пятно, в центре которого можно заметить жёлтую гнойную точку. Начинается сильный зуд, возникают болезненные ощущения. Температура тела остаётся в норме.
Фурункул. При поражении более глубоких слоёв кожи образуется фурункул, возникающий на теле в виде гнойничкового новообразования. Постепенно углубляясь в кожу, фурункул начинает «расти», поглощая здоровые ткани. Новообразование становится плотным на ощупь. Наблюдается отёк. Болевые ощущения усиливаются, особенно при движении.
Температура тела повышается. Формируется «ножка» гнойника. Через некоторое время фурункул лопается и гной выходит наружу, сначала вместе с кровью, потом — уже без неё. Температура снижается. Стержень новообразования отделяется и выходит вместе с гноем. В основном это происходит естественным путём, но иногда человеку требуется помощь хирурга. Постепенно рана затягивается.
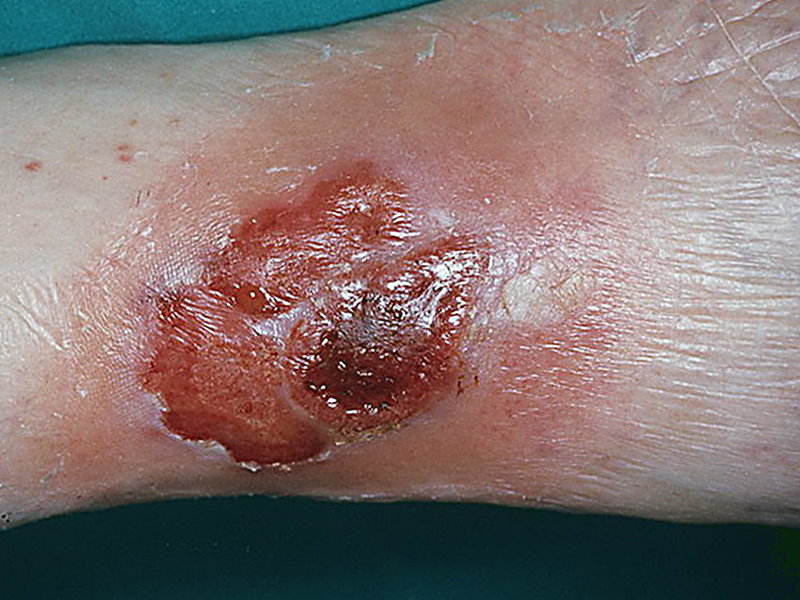
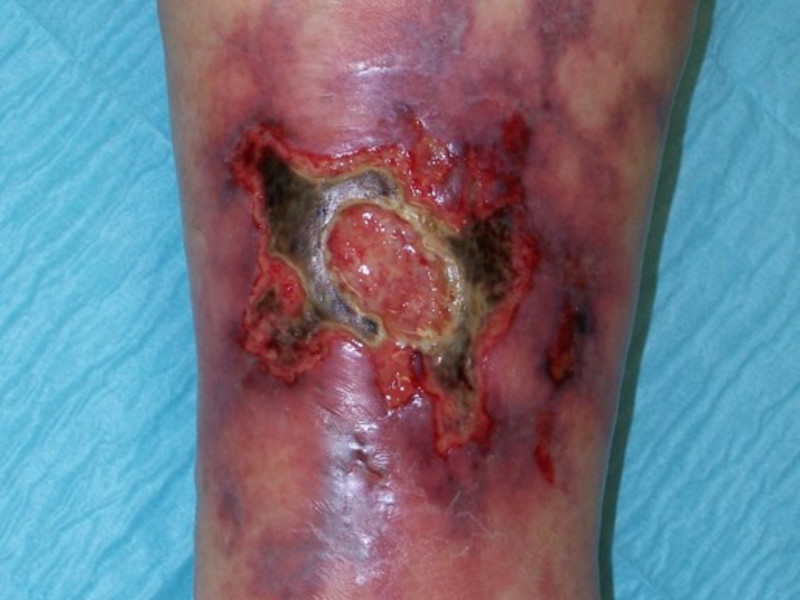
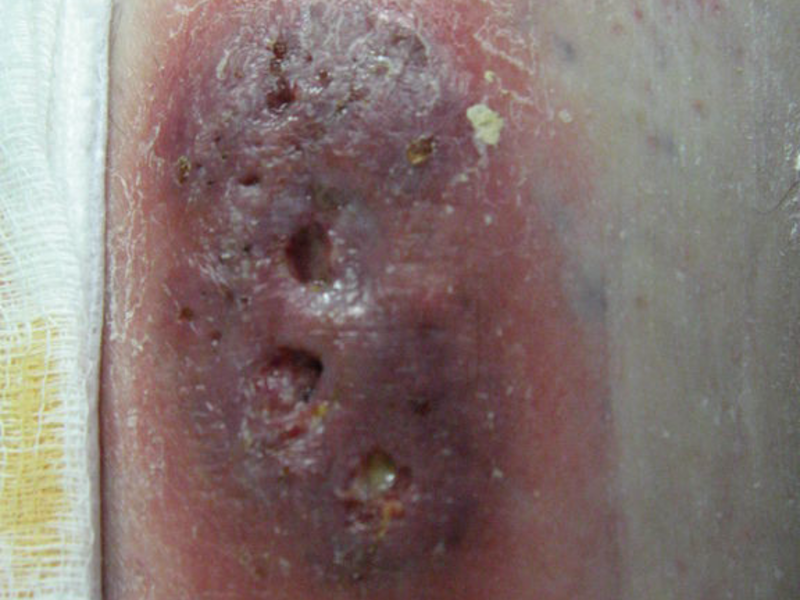
Карбункул. В отличие от фурункулов, пиодермия волосяных фолликул характеризуется образованием очень болезненных, не имеющих стержня гнойничков больших размеров. Сосредоточенные рядом волосяные фолликулы, воспалившись, образуют карбункул. Температура тела повышается (до 40 °C). Происходит резкое ухудшение состояния здоровья человека, возникает тошнота, головная боль, общее недомогание. Малейшее движение вызывает сильные болевые ощущения. Эта форма пиодермии характеризуется тем, что после выхода некрозных масс на месте новообразования остаётся глубокая язва. Заболевание в первую очередь проявляется в области затылка и на спине, иногда карбункулы переходят на живот и грудь. Изредка возникает поражение кожи конечностей.
Что из себя представляет карбункул? Это некоторое количество расположенных недалеко друг от друга плотных образований, которые разрастаясь, соединяются между собой в некую полусферу, возвышающуюся над кожным покровом. Центр этого полушаровидного инфильтрата окрашен в синий цвет. Полностью созревший карбункул имеет несколько «ножек». Сроки созревания — от 7 до 11 дней. По окончании заболевания пиодермией, у людей, страдающих сахарным диабетом, может возникнуть кровотечение либо сепсис. Как правило, стержни карбункула удаляются хирургическим путём, после чего остаётся некрасивый рубец.
Существует несколько разновидностей пиодермии этого вида:
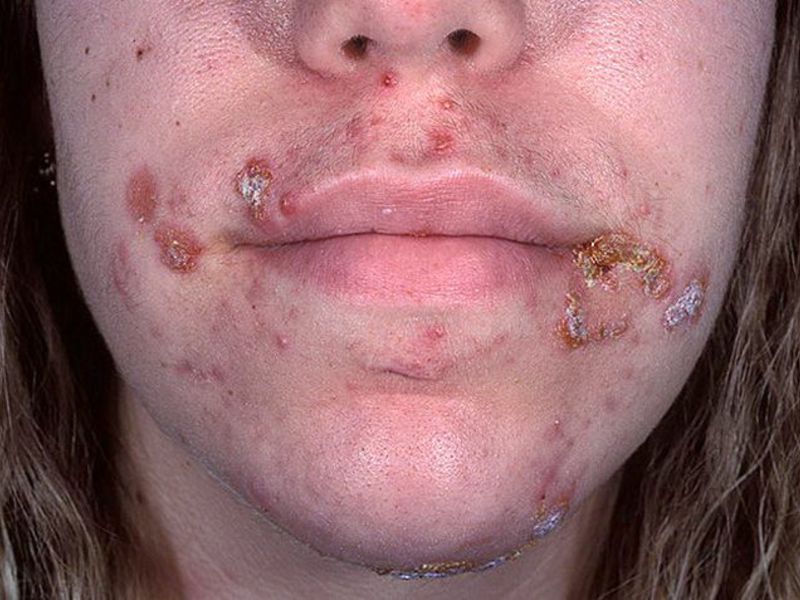
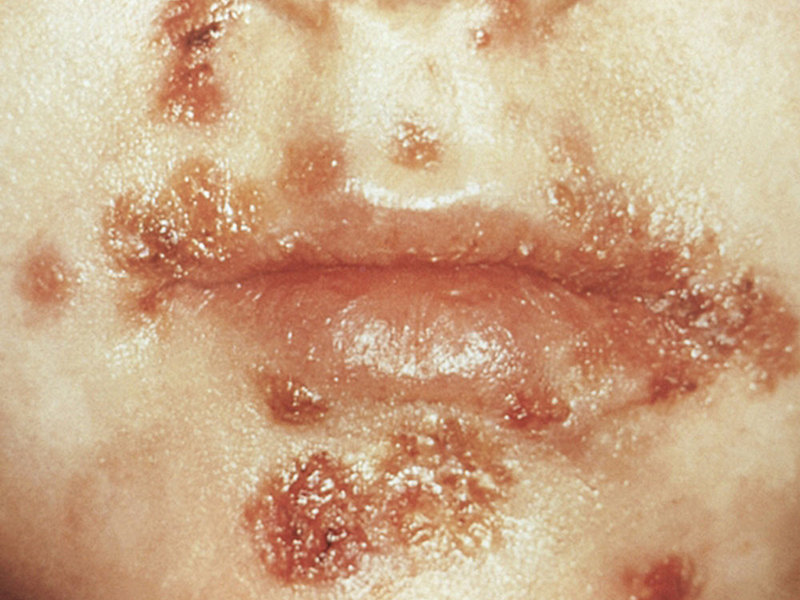
- Стрептококковый импетиго (импетиго слизистых оболочек, импетиго пузырчатое, поверхностный панариций и пр.). Это поверхностное пузырное новообразование, наполненное серозно-гнойным содержимым. В основном поражает лицо человека.
- Рожа. Пиодермия этого вида носит поверхностный характер и отличается яркой демаркацией краевой зоны.
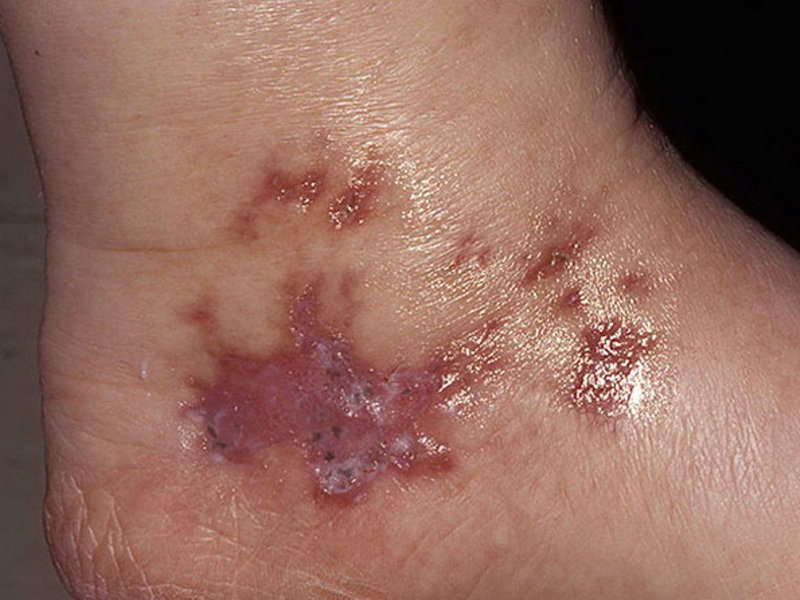
- Эктима вульгарная — пиодермия, проникающая в глубокие слои кожи. На лечение этой язвенной формы заболевания требуется достаточно много времени.
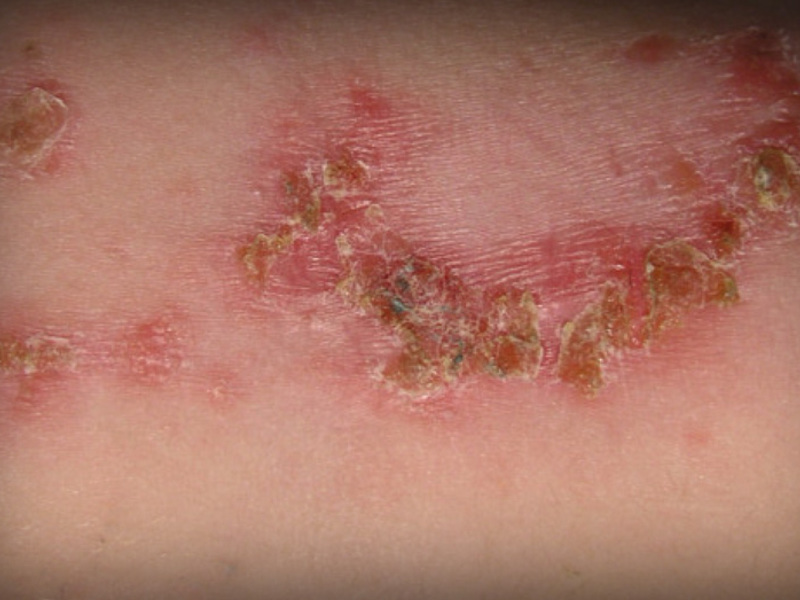
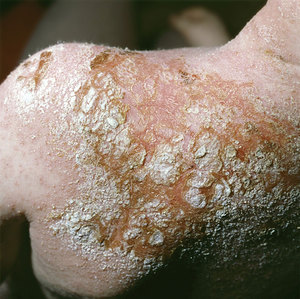
- Сухая стрептодермия. Поражает в основном кожу разгибательных поверхностей конечностей и характерно для детей и подростков. Выражается в образовании одного или нескольких пятен красно-розового цвета, покрытых мелкими чешуйками.
- Простой лишай лица — это атипичная форма пиодермии, которая чаще всего возникает в детских коллективах.
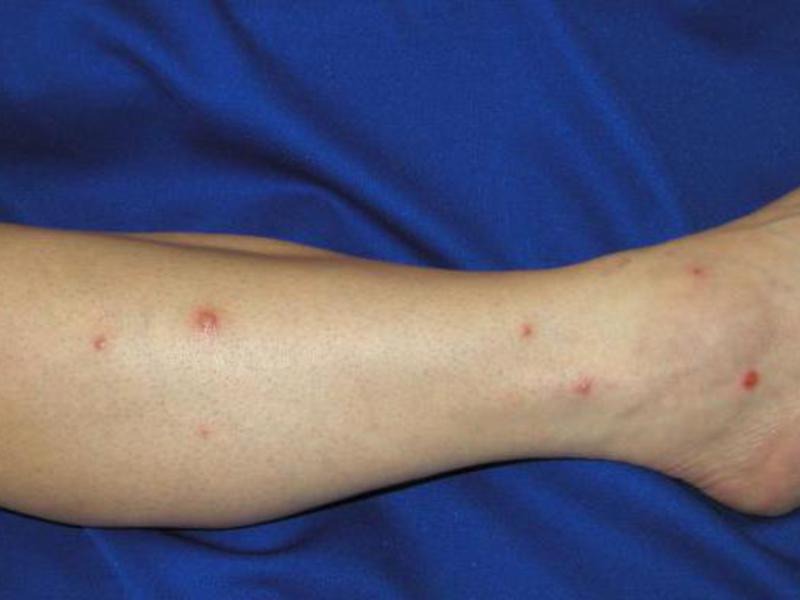
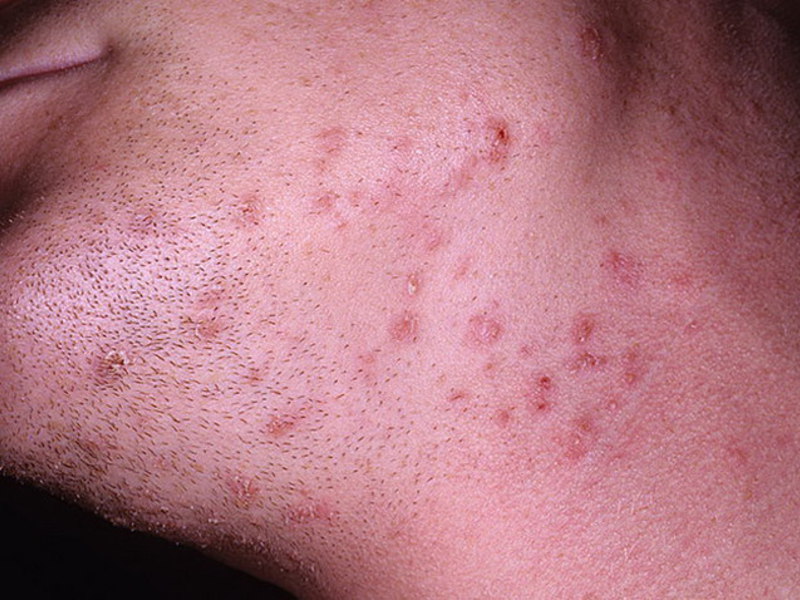
 Остиофолликулит представляет собой небольшую пустулу, в центре которой находится волос. Сверху вся эта «конструкция» накрыта плотной крышкой. Нагноения, проникая вглубь фолликула, превращают остиофолликулит в простой фолликулит. Для этой разновидности пиодермии характерно расположение новообразований небольшими группами на волосистых частях тела. Через некоторое время поражённые участки кожи покрываются корками, которые отпадая, оставляют после себя сине-розовые пятна, проходящие после лечения.
Остиофолликулит представляет собой небольшую пустулу, в центре которой находится волос. Сверху вся эта «конструкция» накрыта плотной крышкой. Нагноения, проникая вглубь фолликула, превращают остиофолликулит в простой фолликулит. Для этой разновидности пиодермии характерно расположение новообразований небольшими группами на волосистых частях тела. Через некоторое время поражённые участки кожи покрываются корками, которые отпадая, оставляют после себя сине-розовые пятна, проходящие после лечения.
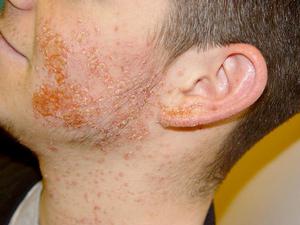
Стафилококковый сикоз на лице — ещё один вид пиодермии. Воспалительный инфильтрат с многочисленными остиофолликулитами и фолликулитами появляется над верхней губой и возле подбородка, иногда — с внутренней стороны крыльев носа. Кожа на поражённом участке имеет синюшный цвет, появляются уплотнения. Вскрывшиеся новообразования, подсыхая, образуют гнойные корки. Общее состояние организма почти не меняется. Присутствуют признаки бессонницы и нервозности.
Стафилококковый сикоз — одна из тяжёлых форм пиодермии. Заболевание может длиться по несколько месяцев, приобретая хронический характер. В некоторых случаях полная ремиссия так и не достигается: болезнь на некоторое время может отступить, но затем возвращается с новой силой.
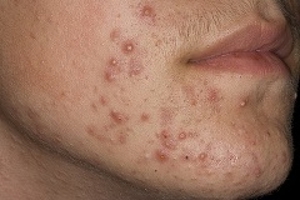
Угри являются ещё одной разновидностью пиодермии, при которой воспалительный процесс проходит в сальных железах. Сначала образуются разные по глубине и размеру чёрные точки, которые потом соединяются в один воспалительный очаг. Угри после излечения оставляют на коже осповидный рубец.
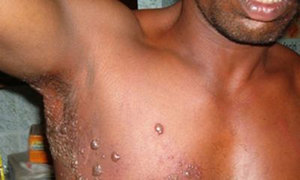
Гидраденит — тяжёлое гнойное воспаление потовых желёз в паху или под мышками. Вызывается стафилококками, которые через микротравмы кожных покровов проникают в потовую железу. Заболевание сопровождается болевым синдромом, общим недомоганием, лихорадочным состоянием.
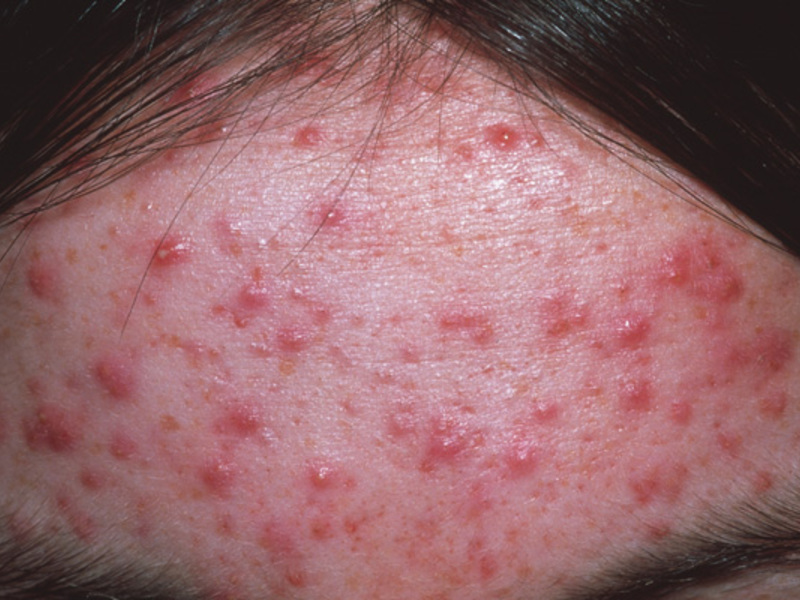
Пиодермия лица, симптомы
Болезнь появляется внезапно и носит скоротечный характер. Это поистине загадочное заболевание, поражает в основном нежную кожу лица молодых женщин. Локализуются очаги поражения, как правило, на лбу, висках и подбородке. Изредка высыпания появляются на других участках тела.
Симптомы пиодермии лица:
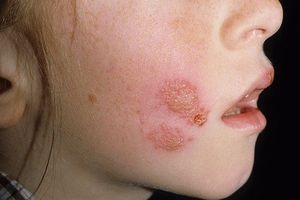 распухание и сильное покраснение поражённых участков кожи;
распухание и сильное покраснение поражённых участков кожи;- спустя 2-3 дня появляются гнойничковые скопления;
- больная ощущает сильнейший дискомфорт;
- появляется бессонница и апатия;
- пропадает аппетит;
- общее состояние организма ухудшается.
Несмотря на тяжёлое течение болезни, общие лабораторные показатели анализа крови не изменяются. Продолжительность заболевания — от 1 до 12 месяцев.
Для лечения пиодермии лица применятся противовоспалительные и гормональные средства.
Пиодермия у детей
Болезнетворные микроорганизмы прекрасно себя чувствуют в детском организме. Так как кожа ребёнка очень тоненькая, инфекции легко проникают в кожные покровы ребёнка через потовые железы.
Пиодермия у детей провоцируется кокковой инфекцией, реже — кишечной или синегнойной палочкой. Особенно подвержены заболеванию только что рождённые малыши, у которых плохо заживает пупочная рана.
Заболевание начинается с появления красных пятен на коже, которые затем превращаются в пузырьки, наполненные гнойными массами. После того как они вскроются, образуются корочки, которые спустя некоторое время отпадают, не оставляя никакого следа.
Если пиодермию у ребёнка не лечить, мелкие гнойничковые высыпания перерастают в фурункулы. У малыша развивается лихорадочное состояние и прослеживаются побочные осложнения. Из-за того, что ребёнок постоянно испытывает потребность в расчёсывании зудящих ранок, болезнь с невероятной скоростью распространяется по всему телу. После тщательного изучения анализов, врач выписывает курс антибиотиков.
В целях профилактики пиодермии у детей, родители должны тщательно следить за чистотой кожных покровов ребёнка, не допускать его переохлаждения и заботиться о здоровом регулярном питании своего чада.
Кожу малыша необходимо протирать 1-2% раствором салициловой кислоты или слабым раствором марганца. Поражённые участки кожи обрабатываются бальзамами, антисептиками, маслами несколько раз в день (не менее трёх).
Лечение пиодермии
 Метод лечения заболевания определяется в зависимости от вида пиодермии, степени её распространения и тяжести поражения.
Метод лечения заболевания определяется в зависимости от вида пиодермии, степени её распространения и тяжести поражения.
Кожу вокруг поражённых участков необходимо обработать спиртовыми растворами анилиновых красителей и дезинфицирующими средствами. При острой форме заболевания не допускайте контакта очагов воспаления с водой.
Если пиодермия носит затяжной или хронический характер и наблюдаются признаки интоксикации — проводится антибактериальная терапия. Вид антибиотика определяется в зависимости от возбудителя болезни.
При лечении заболевания большое значение имеет повышение иммунитета человека. С этой целью больному назначается комплекс витаминов, а также иммуностимуляторы. При местном лечении всех видов пиодермий используются асептические растворы (р-р борной кислоты, фурацилин), мази и кремы с томицидом, ихтиолом.
Итак, в целях профилактики заболевания необходимо следить за чистотой кожных покровов, не допускать переохлаждения и соблюдать все меры предосторожности. Если пиодермия всё же появилась — следует немедленно обратиться за помощью к специалистам и начать лечение, в противном случае болезнь перейдёт в тяжёлую форму.